Ginecomastia em homens: quando o aumento das mamas é um sinal de alerta hormonal
Ginecomastia em homens pode indicar desequilíbrio hormonal. Saiba identificar, diferenciar de gordura localizada e quando buscar avaliação médica.o do post.
SAÚDE DO HOMEM
Dr Arno Vieira
2/6/20262 min read
Introdução
O aumento das mamas em homens é uma queixa mais comum do que se imagina e, na maioria das vezes, gera constrangimento, insegurança e atraso na busca por ajuda médica. Muitos pacientes tentam ignorar o problema ou recorrem a soluções empíricas, o que pode piorar o quadro.
A ginecomastia não é apenas uma alteração estética. Ela representa um sinal clínico de desequilíbrio hormonal que deve ser avaliado de forma criteriosa para evitar progressão e necessidade de abordagens mais invasivas.
O que é ginecomastia?
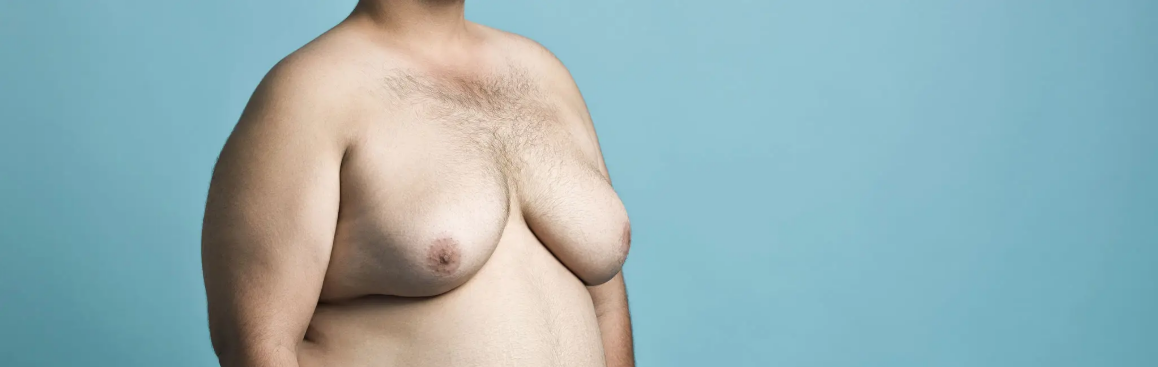
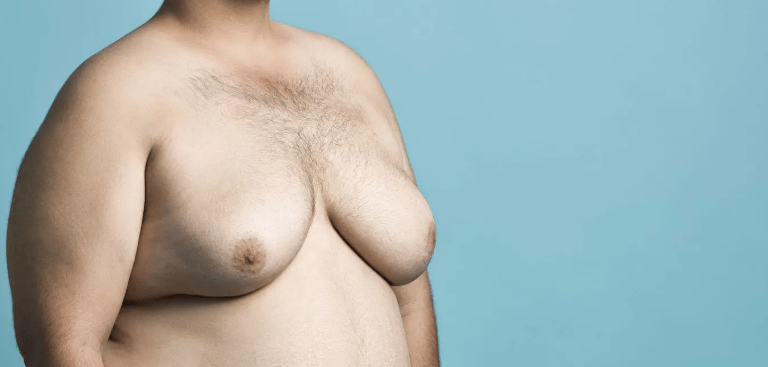
A ginecomastia é caracterizada pela proliferação do tecido glandular mamário masculino, diferindo da pseudoginecomastia, que corresponde apenas ao acúmulo de gordura na região torácica.
Clinicamente, a ginecomastia verdadeira costuma apresentar:
Nódulo firme e palpável atrás da aréola
Sensibilidade ou dor local
Ardência ou desconforto mamário
Esses achados indicam que o tecido mamário está biologicamente ativo, e não apenas aumentado por fatores estéticos.
Qual o mecanismo hormonal envolvido?
O desenvolvimento da ginecomastia ocorre, principalmente, por um desequilíbrio entre andrógenos e estrógenos.
Nos homens, parte da testosterona é convertida em estradiol por meio da enzima aromatase. Quando essa conversão se torna excessiva — ou quando há maior sensibilidade do tecido mamário ao estradiol — ocorre estímulo direto à proliferação glandular.
Entre os fatores associados, destacam-se:
Aumento da aromatização periférica
Alterações na produção ou ação da testosterona
Uso de hormônios ou substâncias que interferem no eixo hormonal
Variações individuais na sensibilidade dos receptores hormonais
Ginecomastia não é apenas um problema estético
Além das alterações físicas, a ginecomastia costuma gerar impacto psicológico significativo, incluindo:
Evitação de ambientes sociais (praia, academia)
Vergonha corporal
Ansiedade e queda da autoestima
Esse desconforto emocional frequentemente leva o paciente a buscar soluções rápidas e sem critério médico, o que pode agravar ainda mais o desequilíbrio hormonal.
Como é feito o diagnóstico?
O diagnóstico da ginecomastia é essencialmente clínico, baseado em:
Anamnese detalhada
Exame físico com palpação da região retroareolar
A diferenciação entre ginecomastia verdadeira e pseudoginecomastia é fundamental para definir a conduta. Exames laboratoriais auxiliam na investigação da causa, especialmente na avaliação do eixo hormonal.
Em casos selecionados, exames de imagem podem ser utilizados para complementar a avaliação.
A importância do tempo no tratamento
A ginecomastia evolui em fases:
Fase inicial (proliferativa): maior chance de resposta ao tratamento clínico
Fase tardia (fibrosa): tecido mais endurecido e menos responsivo, com maior risco de necessidade cirúrgica
Quanto mais precoce for a avaliação médica, maior a possibilidade de controle e regressão do quadro.
Por que evitar condutas empíricas?
O uso indiscriminado de medicamentos ou bloqueadores hormonais, sem diagnóstico adequado, pode gerar:
Supressão hormonal inadequada
Efeitos adversos metabólicos e cardiovasculares
Piora dos sintomas a médio e longo prazo
Por isso, o manejo da ginecomastia deve ser individualizado, baseado em evidência científica e monitorado clinicamente.
Avaliação médica
A ginecomastia possui causas hormonais específicas e exige uma análise clínica cuidadosa.
👉 Agende uma consulta médica para uma avaliação individualizada, com investigação adequada e definição da melhor conduta para o seu caso.
Referências bibliográficas
Braunstein GD. Gynecomastia. N Engl J Med. 2007;357(12):1229–1237.
Johnson RE, Murad MH. Gynecomastia: pathophysiology, evaluation, and management. Mayo Clin Proc. 2009;84(11):1010–1015.
Narula HS, Carlson HE. Gynecomastia. Endocrinol Metab Clin North Am. 2007;36(2):497–519.
Dickson G. Gynecomastia. Am Fam Physician. 2012;85(7):716–722.

